|
ГЛАВНАЯ
> Вернуться к содержанию
Политика и Общество
Правильная ссылка на статью:
Лю Х.
Развитие системы медицинского страхования в Китае в период социалистической модернизации (1978 – 2001 гг.)
// Политика и Общество.
2020. № 3.
С. 36-50.
DOI: 10.7256/2454-0684.2020.3.33283 URL: https://nbpublish.com/library_read_article.php?id=33283
Развитие системы медицинского страхования в Китае в период социалистической модернизации (1978 – 2001 гг.)
Лю Хэнцзе
магистр (2020 г.), ФГБОУ ВО "Московский государственный университет имени М.В. Ломоносова, социологический факультет
119 234, Россия, Москва область, г. Москва, ул. Ленинские Горы, 1, стр. 33
Lyu Khentsze
Master's Degree, the faculty of Sociology, M. V. Lomonosov Moscow State University
119 234, Russia, Moskva oblast', g. Moscow, ul. Leninskie Gory, 1, str. 33

|
lyu_khentsze@mail.ru
|
|
 |
Другие публикации этого автора
|
|
|
DOI: 10.7256/2454-0684.2020.3.33283
Дата направления статьи в редакцию:
22-06-2020
Дата публикации:
02-10-2020
Аннотация:
В статье рассматривается развитие системы медицинского страхования в Китае с 1978 по 2001 гг. Рассматривается внедрение рыночных механизмов в систему медицинского страхования. Приводятся статистические данные по количеству застрахованных лиц, проживающих в городе и в селе. Анализируется законодательство регулирующее страховую деятельность в сфере медицины. Делается вывод что внедрение таковых, под воздействием миграции из села в город, привело к сильному неравенству как качества, так и доступности медицинских услуг. Отмечается, что несмотря на усилия китайских властей, система медицинского страхования не позволила расширить круг как застрахованных селян, так и застрахованных горожан, а также привела к ранжированию уровня медицинского обслуживания по уровню заработной платы, что привело к серьёзному неравенству между богатыми и бедными гражданами. Не достигшие достаточно уровня зарплаты работники стремились максимально «удешевить» стоимость лечения, поскольку некоторая часть медицинского обслуживания должна была компенсироваться из их личных сбережений, что привело также к серьезным санитарным последствиям. Таким образом, в указанные период развития современного китайского государства, несмотря на усилия властей, имплементация рыночных механизмов в медицинское страхование, привела к неравенству граждан в доступе к медицинским услугам.
Ключевые слова:
Китай, история, медицинское страхование, социалистическая модернизация, КНР, социальное обеспечение, реформа, рыночная экономика, экономика, крестьяне
Abstract: This article explores the development of health insurance system in China over the period from 1978 to 2001. The author reviews the implementation of market mechanisms in health insurance system; provides statistical data on the number of insured persons residing in the city or rural localities. Analysis is conducted on legislation that regulates insurance activity in the sphere of medicine. The conclusion is made that the implementation of such systems affected by migration from rural to urban areas led to imbalance in the quality and availability of medical services. It is noted that despite the efforts of Chinese authorities, health insurance system did not expand neither the number of insured rural or urban residents; dependence of the level of medical care on the level of salaries led to segregation of rich and poor citizens. The employees with insufficient salary level were trying to reduce the cost treatment, as it partially compensated from their personal savings, which also led to severe sanitary consequences. Therefore, the implementation of market mechanisms in health insurance led to inequality of the citizens with regards to availability of medical services.
Keywords: China, history, health insurance, socialist modernization, КНР, social security, reform, market economy, economy, peasants
История развития системы социального медицинского страхования в Китае включает в себя три этапа, каждый из которых тесно связан с конкретной стратегией социально-экономического развития властей КНР. Первый занимает период 1949 – 1977 гг. (создание и эволюция в эпоху построения «социалистического базиса»), второй – 1978 – 2001 гг. (развитие в период социалистической модернизации), и третий, длящийся с 2002 г. по настоящее время и включающий в себя проведение преобразований в рамках стратегии создания общества «сяокан» (средней зажиточности).
Второй этап формирования системы социального обеспечения в Китае стартовал после III пленума 11-го созыва ЦК КПК 18-22 декабря 1978 г., который положил начало новому курсу реформ, направленных на демократизацию и открытость. В этот период страна демонстрировала внушительные темпы экономического развития – до 2008 г. ВВП Китая ежегодно рос на 9,6%, а доля населения за чертой бедности сократилась с 85% до 15,9% (на 600 млн чел.). При этом переход к рыночной экономике привел к кризису существовавших ранее систем медицинского страхования. В сельской местности этот кризис был вызван разрушением общин, ранее полностью бравших на себя медицинское обслуживание своих членов, а в городе – ликвидацией значительной части нерентабельных государственных предприятий и масштабной чисткой чиновничьего аппарата. Работники частных компаний, число которых стремительно росло в 1980-1990-е гг., не подлежали обязательному медицинскому страхованию [1].
В китайской деревне с началом экономических реформ «нового курса» внедряется подрядная «система производственной ответственности». В рамках этой системы сельские коммуны, составлявшие экономическое ядро прежней системы страхования, заменялись другой основной производственной единицей – индивидуальными домашними хозяйствами. Таким образом, экономический базис кооперативной системы был разрушен, а ничего нового государство крестьянам предложить не могло. После ликвидации народных коммун в 1983 г. процент застрахованных сельских жителей стремительно обвалился вниз: если в 1979 г. системой коллективного страхования было охвачено 90% сельских жителей, то в 1985 г. – всего 5%.
Рис.1
Динамика числа жителей сельской местности, располагающих медицинской страховкой (1979 – 1985 гг.)
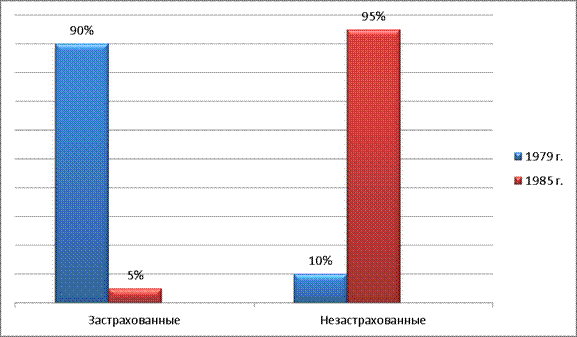
Таким образом, без государственной поддержки система коллективного сельского страхования просто рухнула [2].
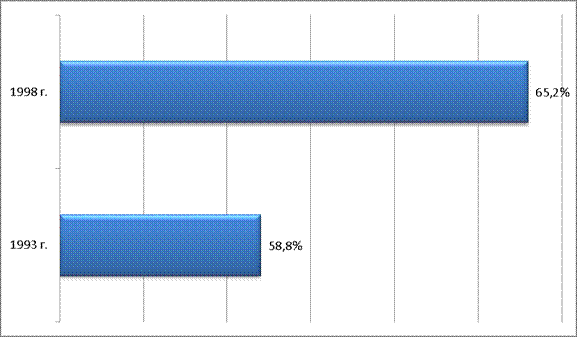
В 1990-х гг. неоднократно предпринимались попытки возродить хотя бы отдельные ее элементы. В 1994 г. Госсоветом КНР был анонсирован эксперимент по внедрению сельской кооперативной медицины в 14 уездах семи провинций. Финансирование этой системы осуществлялось совместно из трех источников – центральным правительством, муниципалитетами и крестьянскими хозяйствами. Но эксперимент окончился неудачей, причиной чему было недостаточное финансирование со стороны государства. Охват новой сельской системой кооперативного страхования никогда не превышал 10% китайских крестьян. Причем ситуация с медициной на фоне старения сельского населения и его сложного экономического положения стремительно ухудшалась. Если в 1993 г. не были госпитализированы по причине невозможности оплатить лечение 58,8% нуждавшихся в госпитализации крестьян, то в 1998 г. эта цифра достигла 65,25%.
Рис.2
Динамика отказов от госпитализации по причине невозможности оплатить лечение в 1993 – 1998 гг.
А «бедность по причине болезней» в 1993 г. составляла внушительную долю (21,6%) от уровня общей бедности в сельских района КНР. Таким образом, многие крестьянские семьи оказывались в порочном круге: «обнищание-болезнь-обнищание». По данным 2003 г., за медицинской помощью не обращались 38% нуждающихся в ней крестьян. В Китае с огромным сельским населением и многовековыми патерналистскими традициями такое положение подрывало доверие к властям [3].
Не менее сложная ситуация складывалась с обеспечением медицинским страхованием городского населения. В ходе реализации политики «нового курса» 1978 г. постепенно осуществлялось реформирование системы занятости. В 1984 г. было издано постановление о том, что жители страны имеют право самостоятельно обеспечивать себя продовольствием, не прибегая к помощи предприятий, где они работают. А в следующем году были введены новые удостоверения личности – благодаря им лица, получившие временную работу в городах, имели право пользоваться теми же льготами, что и постоянные рабочие. Это давало толчок к массовой урбанизации – появлению «рабочих-крестьян». Многие городские администрации в конце 1980-х гг. начали продажу «хукоу» потенциальным мигрантам из деревень. В 1986 г. вводится система контрактного трудоустройства, отменившая прежнюю схему пожизненного найма [4].
В 1992 г. «двухколейная» система (сочетание государственной и рыночной модели) была окончательно переориентирована на рынок, что вызвало возникновение проблемы «сяган». Проблема эта заключается в росте безработицы в результате увольнения рабочих и служащих с государственных и коллективных предприятий с целью сокращения избыточного персонала и повышения рентабельности. В результате в 1990-х гг. из предприятий государственного сектора было уволено 77,8 млн чел. В 1995 г. был принят «Закон о труде», в котором в качестве основной была признана контрактная система найма рабочей силы. К 1997 г. этой системой было охвачено 77 млн рабочих, что составило 52,6% от общего количества работающих в городах.
До 1994 г. административных и партийных учреждениях страны, а также на городских предприятиях действовала система бесплатного медицинского обслуживания, но увеличивающиеся затраты на нее заставили правительство разрешить развитие коммерческой медицины. Веденная в 1996 г. система медицинского страхования для работников отдельных предприятий не принесла ожидаемых результатов, поскольку большое число организаций отменяли или значительно снижали свои отчисления на нужды здравоохранения. А поскольку около 96% текущих государственных расходов на медицинские нужды выделяется не правительством, а местными бюджетами, в бедных регионах и особенно в сельской местности эта проблема принимала еще более острый характер. На здравоохранение одного жителя сельской местности тратилось лишь 15% от расходов администрации по той же статье на городского жителя. А ввиду отсутствия медицинского страхования на селе, большинство медицинских услуг крестьянам приходилось оплачивать по коммерческим расценкам. Известная сельская пословица гласит: «Как только завоет сирена скорой, приходится продавать свинью; стоит лечь в больничную койку – теряешь целый год работы; а заболеешь серьезно – десять лет сбережений сводятся на нет».
Все это происходило на фоне коммерциализации системы медицинского страхования, перевода его на рыночные рельсы. Уже с конца 1980-х гг. в сфере медицинского страхования резко уменьшается государственное финансирование, появляется ряд крупных негосударственных компаний, активно внедряются рыночные принципы. Предоставление медицинских услуг ориентируется преимущественно на извлечение прибыли. Материальное положение медицинских учреждений и врачей в значительной степени определялось доходами от предоставленных ими услуг и проданных лекарств, что провоцировало предоставление избыточного объема услуг – врачи выписывали больным дорогостоящие медикаменты, проводили бесполезные, но имеющие немалую стоимость медицинские процедуры [5].
Еще в конце 1980-х гг. на внутренний рынок Китая были допущены иностранные компании, которые постепенно внедряли в стране новые виды страхования. В 1988 г. создаются страховые компании «China Ping An» и «China Pacific» для обслуживания приморских районов страны. В 1995 г. была отменена государственная монополия на страхование – КНСК была разделена на несколько автономных страховых компаний как общенационального, так и регионального значения. Правовые основы нового рынка страхования были заложены появлением в 1995 г. «Закона КНР о страховании» и созданием в 1998 г. Народного комитета по надзору и управлению страхованием. В свободных экономических зонах, включавших крупнейшие мегаполисы (Шаньхай, Гуаньчжоу, Шеньжэнь) разрешается учреждение дочерних обществ иностранных страховых компаний. В результате к 2002 г. в стране насчитывалось уже 54 страховых компании, 170 посреднических страховых организаций и более 70 тыс. страховых агентств. Но компании с государственным капиталом все же занимали не менее 70% рынка [6].
Следствием этого стала проблема неадекватности покрытия медицинских страховок, что привело к возрастанию выплат из личных сбережений граждан. На фоне стремительного роста цен в здравоохранении подобная ситуация прямо вела к социальному неравенству в использовании медицинских услуг. Как отмечают исследователи, социальная сфера в Китае после провозглашения «нового курса», сделала общество более капиталистическим, чем большинство других обществ с рыночной экономикой. Государство отказывалось выступать основным гарантом охраны здоровья граждан. В результате в 1999 г. доля застрахованных среди всего населения страны составляла всего 7%, среди городского населения в 1998 г. – 38%. Кроме того, отказ от жесткого государственного регулирования стоимости услуг в медицинской сфере привел к росту цен на них. А это, соответственно, сильно ударило по государственному бюджету, и бюджетам государственных предприятий, поскольку действовавшие к тому моменту системы медицинского страхования основывались на полной оплате работодателем медицинских расходов без всяких ограничений. В 2000-2001 гг. система медицинского страхования охватывала всего 80 млн работающих горожан из 711,5 млн работающих китайцев (около 12%).
Таким образом, основными тенденциями эволюции китайской системы здравоохранения в 1978-2001 гг. являлись:
- быстрый рост общих расходов на здравоохранение;
- снижение роли государства в этих расходах;
- сокращение страхового покрытия.
Ежегодный рост расходов на здравоохранение в 1978-2001 гг. достигал 11,8%, значительно опережая темпы роста ВВП (9,6% в год). Наиболее стремительный рост расходов на здравоохранение пришелся на 1996-2002 гг. В 1996 г. прирост общих расходов на здравоохранение превысил прирост ВВП на 8,12%, в 1997 г. – на 6,92%, в 1998 г. – на 8,28%, в 1999 г. – на 3,82%, в 2000 г. – на 2,59%, в 2001 г. – на 5,44%.
Рис.3
Рост расходов на здравоохранение по отношению к приросту ВВП (1996 – 2001 гг.)
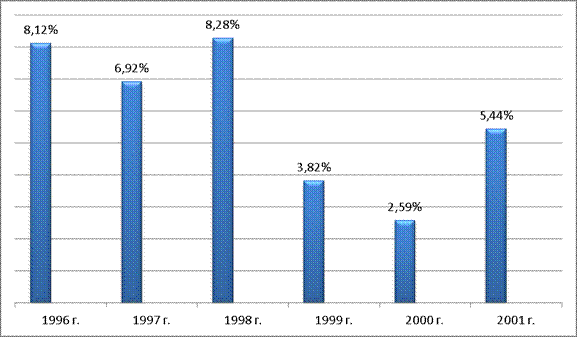
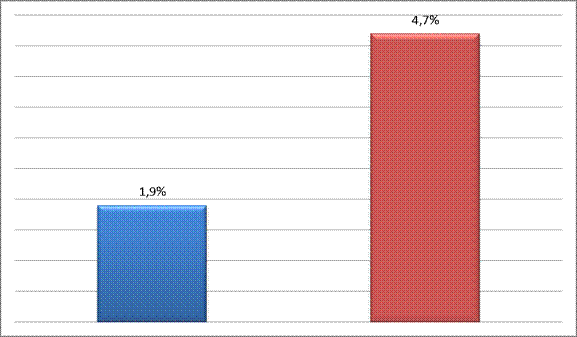
Всего же доля душевого дохода, затрачиваемого на медицинские услуги с 1978 по 2003 гг. возросла с 1,9% до 4,7% (в денежном эквиваленте – в 400 раз).
Рис.4
Доля затрат на медицинские расходы в структуре дохода гражданина (1978 – 2003 гг.)
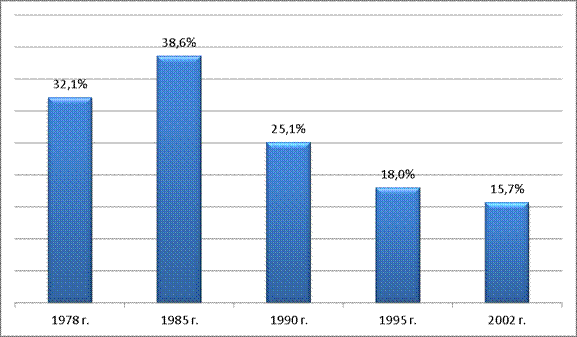
При этом доля государственных расходов на здравоохранение в общих затратах упала с 32,1% в 1978 г. до 15,7% в 2002 г. Отметим, что она росла до 1985 г. (с 32,1% до 38,6%), после чего начала резкое падение, уже к 1990 г. сократившись до 25,1%, а к 1995 г. – до 18% [3].
Рис.5
Динамика доли государственных расходов в общих затратах на отрасль (1978 – 2002 гг.)
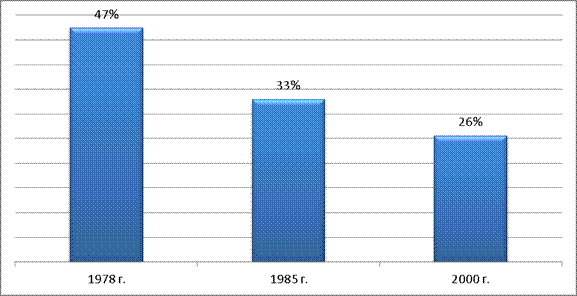
Доля социального страхования в структуре расходов на здравоохранение понижалась неуклонно: начиная с 1978 г.; тогда как она составляла почти половину всех расходов (47,4%), к 1985 г. она сократилась до трети (33%), а к 2000 г. – до четверти (25,6%).
Рис.6
Доля социального медицинского страхования в структуре расходов на здравоохранение (1978 – 2000 гг.)
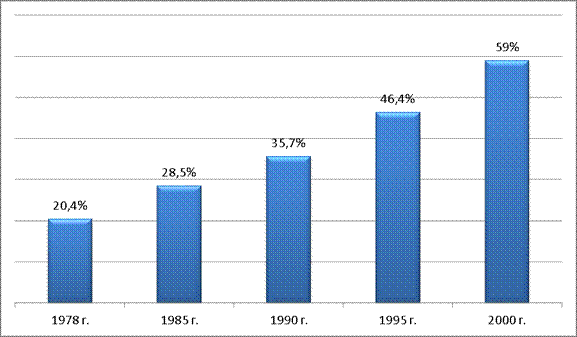
Соответственно, доля индивидуальных расходов на здравоохранение постепенно повышалась, причем если с 1978 по 1985 гг. это происходило довольно плавными темпами (с 20,4% до 28,5%), то затем эти тепы резко увеличиваются. Уже к 1990 г. доля индивидуальных расходов на здравоохранение выросла до 35,7%, к 1995 г. – до 46,4%, а к 2000 г. – до 59%.
Рис.7
Доля индивидуальных расходов на здравоохранение (1978 – 2000 гг.)
Таким образом, темпы роста этого показателя постепенно увеличивались, достигнув наивысшей отметки во второй половине 1990-х гг.
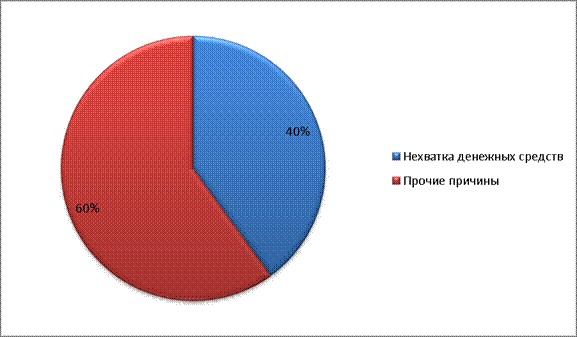
По результатам исследований 2003 г. было выявлено, что среди лиц, имевших заболевания, но не обращавшихся к врачу, доля просто не имевших на это необходимых материальных средств составляет 40%.
Рис.8
Доля больных, не обратившихся к врачу по причине отсутствия средств, в 2003 г.
А из обращавшихся к врачам пациентов 43% не следовали их рекомендациям, причиной чего в большинстве случаев (66%) был недостаток средств на лекарства и дорогостоящие медицинские процедуры.
Рис.9
Причины отказа от следования врачебным рекомендациям (2003 г.)
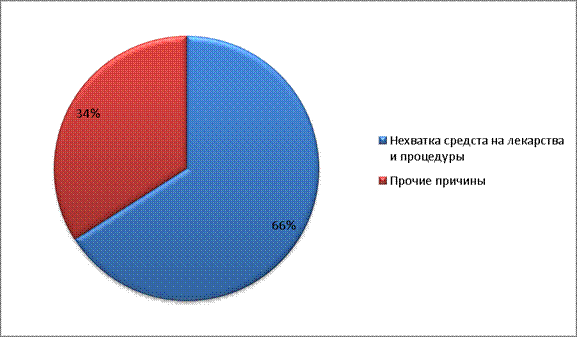
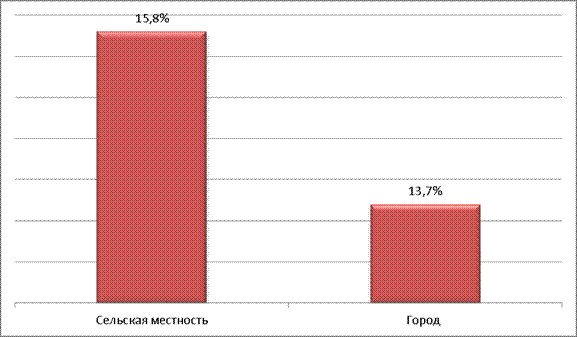
В результате 13,7% городских и 15,8% сельских домохозяйств оказалась в невозможности оплатить необходимые медицинские услуги (им пришлось бы затратить более трети всех доходов, за вычетом расходовэлементарных жизненных потребностей).
Рис.10
Доля домохозяйств, неспособных оплачивать медицинские услуги, 2003 г.
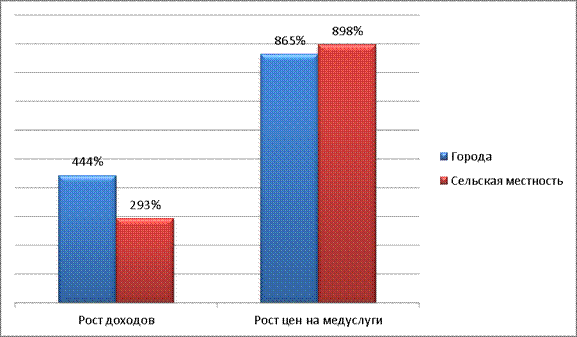
Застрахованные лица имели более высокий уровень дохода, чем не располагающие медицинской страховкой. При этом стоимость медицинского обслуживания росла существенно быстрее доходов населения.
Если доход на душу населения в 1989-2001 гг. вырос в Китае в 5,44 раз в городах и в 3,93 раза в сельских районах, то цены на медицинские услуги в городе выросли в 9,65 раза, а в деревне – в 9,98 раз. Следовательно, рост стоимости медицинских услуг вдвое обгонял темпы роста доходов городского населения и втрое – сельского населения.
Рис.11
Рост среднедушевых доходов и цен на медицинские услуги (1989 – 2001 гг.)
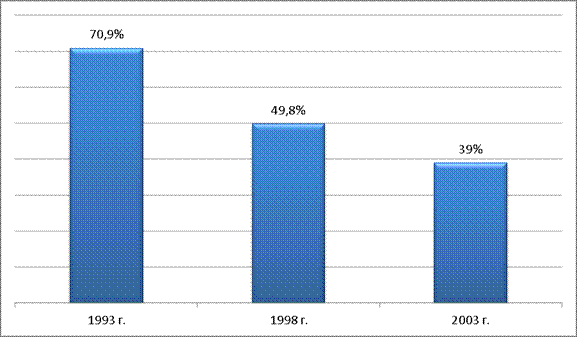
При этом государством не было разработано стратегии медицинского страхования. Доля застрахованного населения (и без того весьма невысокая) в этот период продолжала стремительно сокращаться. Согласно данным Третьего национального исследования медицинских услуг в Китае, доля городского населения, охваченная схемами медицинского страхования сократилась с 1993 по 1998 гг. с 70,9% до 49,8%, а в 2003 г. упала до 39%.
Рис.12
Доля городского населения, располагающего медицинской страховкой (1993 – 2003 гг.)
В сельских районах доля застрахованного населения сократилась с 1993 по 2003 гг. с 5,8% до 3,1%.
Рис.13
Доля сельского населения, располагающего медицинской страховкой (1993 – 2003 гг.)
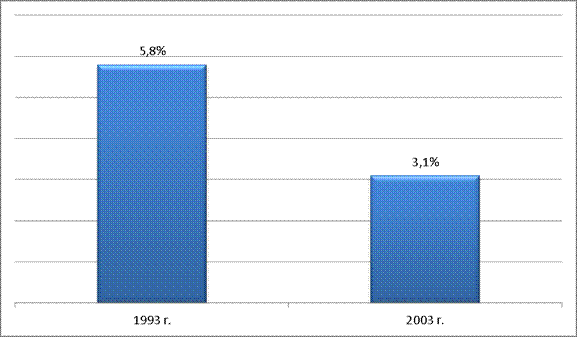
В данном случае следует оговориться, что снижение процента застрахованного городского населения не в последнюю очередь отражает высокие темпы урбанизации в этот период. Медицинское страхование оказалась просто не в состоянии охватить огромную долю населения, перебравшегося из деревни в город в 1990-х гг. Если в 1990 г. доля городского населения составляла чуть более четверти населения страны (26,44%), то в 2003 г. – уже 39,78%. Большинство новых горожан являлись сельскими трудовыми мигрантами, которые располагали на новом месте жизни низким уровнем социальной защиты [4].
Пилотный проект новой системы медицинского страхования был запущен в двух городах с общим населением 5 млн чел. в 1994 г. За два следующих года этот проект был расширен на 58 городов. А в 1998 г. решением Госсовета КНР «О создании системы базового медицинского страхования работников в городской местности» новая модель была распространена на всю территорию страны. Под ее действие попали все работодатели городской местности, включая как государственные, так и частные предприятия. Муниципалитетам также было предоставлено право самостоятельно решать вопрос об участии в новой системе страхования самозанятого населения и работников сельхозпредприятий. Изначально предполагалось, что новая система должна в перспективе заменить действовавшую ранее систему страхования государственных служащих и работников государственных предприятий. Однако в действительности старая система являлась более выгодной для предприятий с низким уровнем медицинских расходов. А поскольку решение о выборе системы страхования остается за работодателем, то многие предприятия предпочитали не переходить на более затратную новую систему [3].
Согласно базовой схеме медицинского страхования, работодатели вносят на эти цели 6% фонда заработной платы (70% ее поступает в солидарный фонд, а 30% на индивидуальные счета работников), а работник – 2% зарплаты (поступающие на его индивидуальный счет).
Установлен и верхний лимит компенсаций медицинских расходов – шесть среднегодовых зарплат. Работники с нерегулярной занятостью и сельские мигранты направляют в солидарный фонд 2-4% средней региональной заработной платы – индивидуальные счета для них не предусмотрены. Отметим, что органы местного самоуправления могут устанавливать собственные нормативы взносов работодателя из общего фонда оплаты труда (6-10%) и работника из заработной платы (1-2%), а также определять распределение взносов между страховой и сберегательной частью. Индивидуальные счета используются обычно для покрытия небольших медицинских расходов (стоимостью до 10% среднегодовой зарплаты), тогда как для покрытия более дорогостоящих медицинских услуг используется солидарный фонд. Конкретный размер компенсации зависит не только от стоимости услуг, но и категории лечебного заведения – услуги стационаров более высокой категории компенсируются в меньшей степени, чем лечение в местных поликлиниках. Были также установлены меры, направленные на ограничение расходов – оплата лекарственных средств только из утвержденного перечня, оплата высокотехнологичного лечения на 20% из личных средств пациента [7].
Основной целью введения данной системы было предоставление страхового покрытия медицинских расходов большему числу городских рабочих, а также сдерживание стремительного роста цен на медицинские услуги. Эта система интегрировала старые схемы «лао бао» (страховка для рабочих госпредприятий) и «гуньфэй иляо» (страховка для госслужащих, ветеранов-инвалидов, преподавателей ВУЗов и студентов). Главное отличие от предыдущих схем – исключительно добровольное участие в страховке. А поскольку «добровольность» эта преимущественно зависела от работодателя, страховка оказалась далеко не обязательной для разных категорий городских работников. Успешные предприятия предпочитали приобретение более полных страховых пакетов, предприятия с молодыми работниками вообще отказывались от базовой страховки, а многие просто не имели для участия в ней достаточных финансовых ресурсов. Кроме того, новая схема не охватывала членов семей и иждивенцев.
В результате доступ к ней стал определяться не действительными нуждами, а уровнем экономической благосостоятельности, причем не столько конкретного рабочего, сколько его предприятия. Кроме того, на государственном уровне установлено лишь право участия работников в страховой схеме, рекомендуемый уровень взносов и пределы покрытия.
Остальные полномочия переданы на уровень муниципалитетов. Последние предпочитают модель использования личных средств. Таких моделей две. При последовательной модели, медицинская помощь первоначально оплачивается из индивидуального счета, затем – из личных средств потребителя, после чего часть покрывается страховкой из общего фонда. При параллельной модели – средства индивидуальных счетов используются для оплаты амбулаторно-поликлинической медицинской помощи, а из общего фонда – только стационарной (с обязательным использованием личных средств потребителя)[5].
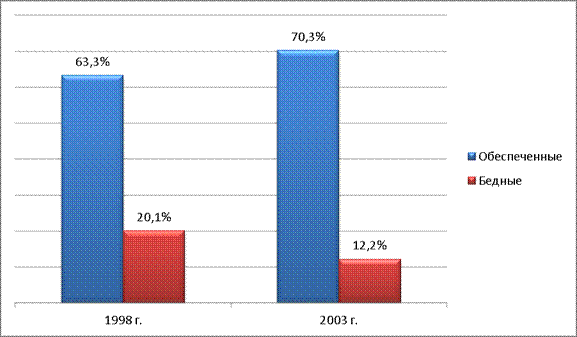
В результате в 1998 г. доля застрахованных бедных горожан составила 20,1%, тогда как среди богатых – 63,3%. Причем с течением времени эта тенденция усиливалась – в 2003 г. процент застрахованных среди бедняков понизился до 12,2%, а среди обеспеченных горожан – повысился до 70,3%, что привело к определению данной страховки в простонародье как «клуб для богатых».
Рис.14
Доля застрахованных среди обеспеченных и бедных граждан (1998 – 2003 гг.)
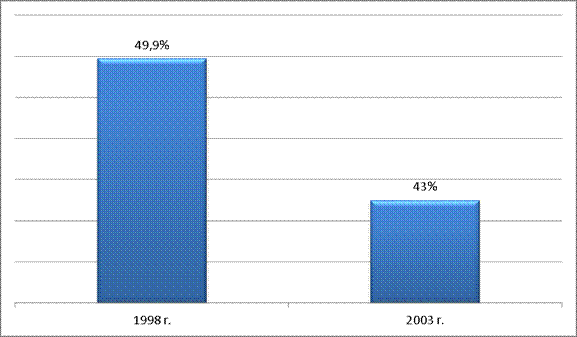
Вместо расширения числа застрахованного городского населения произошло его сокращение – если в 1998 г. было застраховано 49,9% от общего числа горожан, то к 2003 г. эта доля сократилась до 43%.
Рис.15
Динамика численности застрахованных лиц среди городского населения (1998 – 2003 гг.)
Всего за время реализации пилотного проекта частота обращения за медицинской помощью в КНР возросла на 12%, а вот расходы на нее сократились на 8% (среди участников проекта – на 18%).
Отмечалось также сокращение среднего времени нахождения в стационаре. Таким образом, система не позволила расширить круг застрахованных горожан, а также привела к ранжированию уровня медицинского обслуживания по уровню заработной платы. Не достигшие достаточно уровня зарплаты работники стремились максимально «удешевить» стоимость лечения, поскольку некоторая часть медицинского обслуживания должна была компенсироваться из их личных сбережений [7]. Таким образом, в указанные период развития современного китайского государства, несмотря на усилия властей, имплементация рыночных механизмов в медицинское страхование, привела к неравенству граждан в доступе к медицинским услугам.
Библиография
1. Кондратенко Г.В. 30-летие социальных реформ в КНР (1978 − 2008 гг. ): реформирование системы занятости и системы социального обеспечения // Ойкумена. Регионоведческие исследования. 2009. №3 (10). С. 32.
2. Мозиас П.М. Реформа системы здравоохранения в Китае // Социальные и гуманитарные науки. Отечественная и зарубежная литература. Сер. 9, Востоковедение и африканистика: Реферативный журнал. 2011. №1. С. 98-99.
3. Королев А.Н. Поиски модели медицинского страхования в КНР // Проблемы Дальнего Востока. 2011. № 6. С. 105
4. Забровская Л.В. Уровень жизни населения и реформа системы социального обеспечения в Китае (1979-1999 гг. ) // Россия и АТР. 2008. №3. С. 118.
5. Дегтярь Л.С., Шестакова Е.Е. Социальное страхование КНР на этапе преобразований // Россия и современный мир. 2016. №3 (92). С. 199.
6. Синь Ли, Попова Л.В. Реформы в Китае: проблемы и дискуссии // Вестник СПбГУ. Серия 5: Экономика. 2007. №1. С. 89.
7. Назаров В.С., Дэвис К.М., Сисигина Н.М. Анализ зарубежного опыта использования медицинских сберегательных счетов и возможности их применения в Российской Федерации. М., 2015. С. 110.
References
1. Kondratenko G.V. 30-letie sotsial'nykh reform v KNR (1978 − 2008 gg. ): reformirovanie sistemy zanyatosti i sistemy sotsial'nogo obespecheniya // Oikumena. Regionovedcheskie issledovaniya. 2009. №3 (10). S. 32.
2. Mozias P.M. Reforma sistemy zdravookhraneniya v Kitae // Sotsial'nye i gumanitarnye nauki. Otechestvennaya i zarubezhnaya literatura. Ser. 9, Vostokovedenie i afrikanistika: Referativnyi zhurnal. 2011. №1. S. 98-99.
3. Korolev A.N. Poiski modeli meditsinskogo strakhovaniya v KNR // Problemy Dal'nego Vostoka. 2011. № 6. S. 105
4. Zabrovskaya L.V. Uroven' zhizni naseleniya i reforma sistemy sotsial'nogo obespecheniya v Kitae (1979-1999 gg. ) // Rossiya i ATR. 2008. №3. S. 118.
5. Degtyar' L.S., Shestakova E.E. Sotsial'noe strakhovanie KNR na etape preobrazovanii // Rossiya i sovremennyi mir. 2016. №3 (92). S. 199.
6. Sin' Li, Popova L.V. Reformy v Kitae: problemy i diskussii // Vestnik SPbGU. Seriya 5: Ekonomika. 2007. №1. S. 89.
7. Nazarov V.S., Devis K.M., Sisigina N.M. Analiz zarubezhnogo opyta ispol'zovaniya meditsinskikh sberegatel'nykh schetov i vozmozhnosti ikh primeneniya v Rossiiskoi Federatsii. M., 2015. S. 110.
Результаты процедуры рецензирования статьи
В связи с политикой двойного слепого рецензирования личность рецензента не раскрывается.
Со списком рецензентов издательства можно ознакомиться здесь.
Эвристичность затронутой автором в его статье проблемы развития системы медицинского страхования в Китае в период социалистической модернизации не вызывает вопросов. Тема очень узкая, что вызывает сомнение, что для читателей будет интересна столь узкая тема, которая отличается и выраженным этнонациональным колоритом (речь идет о китайской реальности), и спецификой (медстрахование), но, с другой стороны, именно узость данной темы объясняет ее новизну - в науке не исследовались данные вопросы. С первых же строк своего повествования автор обращается к истории развития системы социального медицинского страхования в Китае, которая, как отмечается, включает в себя три этапа, «каждый из которых тесно связан с конкретной стратегией социально-экономического развития властей КНР». Подчеркну, что для данного материала крайне необходимо обозначить отметить актуальность темы.
Хотелось бы в начале статьи также увидеть анализ научного дискурса по теме, чтобы стало понятно, в чем заслуга автора в разработке проблемы и что еще не сделано в этом направлении исследователями. Без всего этого статья несколько проигрывает в эвристичности и вообще в своем научном статусе.
Тем не менее, хотелось бы отметить, что предпринятый автором анализ сопровождается очень емкими и красочными диаграммами, которые в целом отвечают логике проделанной работы, но все же без должных пояснений автора с точки зрения их значимости для системного понимания вопроса они не выглядят столь уж убедительно, и мы не можем судить о том, насколько они дают полную картину развития системы медицинского страхования в Китае в период социалистической модернизации (1978 – 2001 гг.).
Вместе с тем из представленных обобщений я понял, что сложная ситуация с обеспечением медицинским страхованием складывалась не только в отношении сельского населения, но и городского населения. Честно сказать, не нужно проводить специального исследования, чтобы сделать такой вывод – он напрашивается сам собой. Однако для того, чтобы он получил эмпирическое подтверждение, конечно, проведение соответствующего исследования крайне необходимо и желательно. Кстати, об эмпирическом исследовании. Странным образом я не увидел описания методики исследования – на чем основываются выводы и обобщения автора, насколько можно доверять (верифицировать) используемым для анализа источникам и т.д. Каковы параметры эмпирики и уровень инструментария. Без всего этого материал статьи не выглядит убедительно с научной точки зрения. В тоже время, автор подтверждает свои размышления на основе нормативно-правовых актов, что придает обоснованности высказанным в статье мыслям.
Неудобство доставляет и ознакомление с текстом, поскольку в самом тексте автор решил не указывать ссылки на предлагаемые рисунки, не совсем понятно, связаны ли они с предшествующими или с последующими им размышлениями. Конечно, технически это можно легко исправить, тем более, что все рисунки и графики реально дополняют высказанные автором размышления.
Обращает на себя внимание и еще один неудачный момент: во второй части статьи диаграммы следуют одна за другой – я насчитал их 13 (!). Считаю, что статью небольшого объема все же крайне не желательно превращать в графической отчет о проделанной работе – нужны не графики, а достойный и доступный анализ, позволяющий дать оценку системному явлению, анализируемому в статье, что автору вполне удалось.
Тот факт, что в статье практически нет ни слова о заявленной в названии «социалистической модернизации», также вызывает множество вопросов: а в чем предназначение этой самой модернизации, можно ли связать ее в том числе и с кризисом или наоборот, продвинутостью медобеспечения и т.д. Очевидно, что это связано с общей социально-экономической модернизацией Китая за последние 30 лет. Это стоило бы упомянуть.
Таким образом, я бы назвал одно очевидное преимущество работы: автор попытался придать ей наукообразный вид, представил интересный информативный материал, который обладает новизну в силу не изученности данной темы, но в силу высказанных мной выше замечаний статью желательно доработать в соответствии с ним. Полагаю, что статью можно опубликовать после незначительной доработки.
Ссылка на эту статью
Просто выделите и скопируйте ссылку на эту статью в буфер обмена. Вы можете также
попробовать найти похожие
статьи
|
|



